ナース指導者から学ぶ 忙しさの中で点滴インシデント同じミスを繰り返さない解決方法・対策とは
点滴はきちんと技術を習得した上で何度も経験するうちにコツを掴みます。コツはわかるが忙しさの中で行うあまりインシデントも起こしやすい内容であると思います。新人や中堅看護師でも悩みを持つ点滴についてのインシデントと悩み解決方法・対策について書いていきたいと思います。
点滴とは
点滴は末梢点滴と言われますが食事摂取が困難の方や持続的栄養補給や抗菌剤が必要な方に行う処置となります。点滴の悩みといえばたくさんあります。
- ルート確保が難しい
- 血管が細く血管が見つからない
- 乳がん手術後でもあり足しか穿刺部位がない
- 皮膚が脆弱で血管ももろくすぐ漏れてしまう
- 1回目失敗し、2回目失敗、3回目ダメだったら先輩に依頼
- 点滴指示書を確認したが用量を間違えた(インシデント)
このような悩みがあると思います。
ルート確保が難しい
ルート確保というのは看護用語ですが、点滴静脈確保という意味できちんと針を血管に留置するということです。現在は針ではなくサーフロ針と言われる留置針で患者の静脈に穿刺し透明な内針ハブへ血液流入により血管確保を確認後、内針を抜き取ってカテーテルハブに輸液セットを接続し輸液を行う。

血管が細く血管が見つからない
高齢の患者さんや冬は寒さにて血管が収縮し細くなり、駆血帯を巻いても血管が出現しないこともあります。その時は採血と同様、手を温めてから血管が出現することがあるのでその後穿刺するといいかと思います。血管の細さによってサーフロの針の大きさを変えて対応します。私の病棟では22から24Gで穿刺することが多く、輸血に関しては18から20Gを使用しています。細い針にて細い血管に留置しても漏れたり、滴下不良などのトラブルで詰まることもあります。留置したら適度に滴下を観察することが必要です。
乳がん手術後でもあり足しか穿刺部位がない
乳がん手術後の方は手術後の上肢側で血圧測定や点滴留置はできません。その場合、下肢で点滴留置しないといけない場合が多く、血管が細いこともあります。また、寝たきりの患者さんは下肢に穿刺しても影響は少ないですがADL(日常生活動作)が自立されている患者さんは、動かれることで滴下不良などのトラブルも起こしやすいです。100ml程度の抗菌剤などについては1時間程度であれば臥床を促すこともあります。
皮膚が脆弱で血管ももろくすぐ漏れてしまう
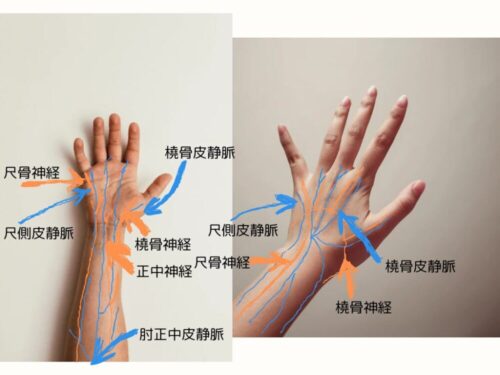
高齢者は皮膚脆弱で血管ももろく、サーフロ針を穿刺すると漏れてしまうことが多いです。そのため血管選びが大切です。静脈穿刺でよく穿刺される血管は前腕の肘正中皮静脈、尺骨皮静脈、橈骨皮静脈となりますが、手首は神経が多く、手首から肘側12cm以内を避けた前腕部の橈骨側もしくは尺骨側の血管を選びます。
1回目失敗し、2回目失敗、3回目ダメだったら先輩に依頼
新人看護師へ指導していることとして「3回目まで血管に穿刺して穿刺困難な場合は先輩に交代すること」があります。なぜかというと患者さんに負担がかかることがもちろんですが同じ人が何度も行ってもできない場合が多いと思われます。別の目線で血管を探すとある場合があり、経験年数を重ねると点滴のコツもあり一度で穿刺することも多いと思われます。全てベテランが行うと新人の技術は向上しないのでまずは担当の患者は受け持ち看護師が穿刺してその後にできない場合はベテランが行います。ベテランでもできない場合もありますのでその場合は別の看護師か主治医が行う場合もあります。漏れがあり毎日穿刺していると血管もなくなりますのでどうしてもない場合は2、3日血管穿刺を中止し皮下注射にて点滴を切り替える場合もあります。これも主治医判断となります。
点滴指示書を確認したが用量を間違えた(インシデント)
私の病棟での点滴施行時の手順として1例
- 主治医指示
- 点滴指示書確認
- 点滴の準備
- ベッドサイドにて患者、点滴を確認
- PDA(点滴確認バーコード)を通す
- 点滴開始(ルート確保・滴下確認)
- 点滴終了後PDAを通す
- 名前確認しながら点滴破棄
このような手順にて点滴は実施されます。しかし、インシデントが起こる場合があります。どの時点で起こりやすいかというと、3と4と6です。点滴の準備とベッドサイドにて患者、点滴を確認、点滴開始です。
点滴の準備
点滴の準備の前に指示書にてスタッフ2名にてダブルチェックをします。その時点できちんと確認をしないと点滴を準備する際に間違うことがあります。
事例1:生食100ml セフトリアキソン1gにて点滴指示→バイアル1g1個を生食100mlに溶かす
事例2:生食50mlセフトリアキソン1gにて点滴指示→注射器で100mlから50ml引き破棄、残りの50mlから5ml程度引きセフトリアキソンバイアルに入れ溶かしボトルの生食50mlと混ぜる
事例3:生食50mlにラシックス1/2A点滴指示→生食100mlを50mlへ注射器で引き、ラシックス1/2Aは1A2mlであるため1/2A(2→1mlへ注射器にて引く)残りの1mlと生食50mlを混ぜる。
ベッドサイドにて患者、点滴を確認
ベッドサイドにて患者さんのベッドネームやネームバンドを確認し指示書と確認、点滴も確認します。1つずつ確認事項を行います。確認している間にてナースコールがありますが、その都度確認します。PDA(スタッフ、患者、点滴をバーコードを通し確認する機械)を使用して再度確認します。違う場合はバーコードが通りません。忙しい中実施するため間違いをなくすために私の病院はPDAを使用しています。
点滴開始(ルート確保・滴下確認)
PDAを通した後点滴を開始します。PDAを通して開始なので通せれば問題はありませんが、実際忙しさの中点滴実施するためPDAを通したつもりで通してなかったなどのインシデントがあることもしばしばあります。そのためPDAは必ず通す、患者さんが名前を言える方は点滴と患者の名前を言っていただき再度確認するということを行っています。ナースコールは点滴実施している間にも鳴るため、確認途中でナースコール対応という場合に起こりやすいインシデントと思われます。また指示書に6時間で落とす、2時間で落とすなどの指示もあり、滴下をきちんと合わせないといけません。最初だけ確認するだけではなく適宜穿刺部に漏れがないか、滴下は良好か自分の計算した滴下と実際の滴下はあっているかなど点滴施行中も確認が必要であり、忙しさの中見ていないと急速滴下や滴下不良にて指示の時間で滴下していなかったりのトラブルにつながります。
悩み解決方法・インシデント対策
上記のように点滴は確認が必要です。1人での確認に不安がある場合は必ず別のスタッフにダブルチェックをしてもらい実施をしていく必要があります。インシデントへつながることもありますがインシデントが行った場合に何がいけなかったのかを振り返ることが重要で、振り返り次回へ活かしていくことこそが解決策となります。

最後に
今回は点滴についてのインシデントと悩み解決方法・対策について書きました。悩みやインシデントは新人看護師だけでなくベテランでも起こしやすい内容です。その際に確認が足らなかったと反省することも多く、確認がどれだけ必要かも実感します。不安もあると思いますが、一つ一つの確認事項を守り行っていくことが安全に行うことかと思います。私も指導者をしていますのでこれからもきちんと業務が行えるように確認して安全に点滴を実施していきたいと思います。見ていただきありがとうございました。







点滴ルート確保のコツについては別ブログにて書いていますので参考にしてください。